Se le conoce como antibiótico o antimicrobiano a cualquier tipo de molécula (sustancia orgánica) capaz de matar a los gérmenes o bacterias (organismo microscópico que puede generar una enfermedad) o inhibir su crecimiento. El descubrimiento de estas sustancias es considerado uno de los eventos más relevantes, relacionados con la salud, en los tiempos modernos. Generalmente los antibióticos son producidos por las mismas bacterias para matar a otros gérmenes. Sin embargo, existe un grupo de antibióticos fabricados enteramente en el laboratorio y por eso son llamados "antibióticos sintéticos". Un ejemplo de éstos son las llamadas “quinolonas”, las cuales han generado un considerable interés tanto clínico como científico desde su descubrimiento en 1962. Esto se debe a que, conforme se ha extendido a su uso en la clínica, se han identificado bacterias resistentes a la acción de estos antibióticos. Las primeras bacterias resistentes a quinolonas en ser estudiadas mostraron tener cambios a nivel del material genético (ADN), específicamente en las regiones que tienen la información para la producción de las moléculas (denominadas proteínas) sobre las que actúa el antibiótico. La historia de las quinolonas comprende hoy día más de 50 años y a lo largo de este tiempo ha surgido una gran variedad de moléculas derivadas de éstas, lo cual ha permitido la obtención de antibióticos con mayor potencia para generar el daño a las bacterias. Sin embargo, de manera paralela al desarrollo de nuevas quinolonas, el número de bacterias resistentes a estos antibióticos también ha ido en aumento.
Clasificación de las quinolonas
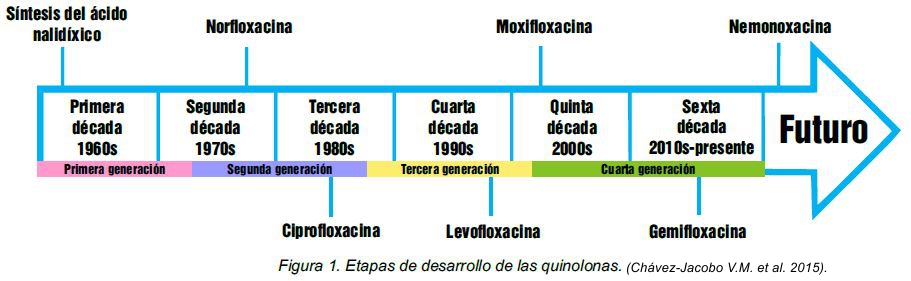
Las quinolonas se clasifican en cuatro generaciones, en función de su desarrollo y actividad contra las bacterias (Figura 1). La primera generación dio inicio en 1962 y está formada por las moléculas sintetizadas inicialmente, nombradas como: ácido nalidíxico y ácido oxolínico. Estos antibióticos se han utilizado en el tratamiento de infecciones de vías urinarias causadas por la mayoría de las bacterias, pero no presentan actividad contra bacterias como Pseudomonas aeruginosa, una bacteria oportunista (que habitualmente no afecta a las personas con un sistema inmune sano, pero en enfermos es capaz de generar un daño o enfermedad). Sin embargo, a pesar de ser un antibiótico sintético, una característica de esta generación fue un rápido desarrollo en el número de organismos resistentes. Se dice que una bacteria ha desarrollado resistencia cuando ésta muestra la capacidad de eliminar, degradar o modificar un antibiótico específico, impidiendo que éste sostenga su capacidad para destruirla o detener su crecimiento.
(Chávez-Jacobo V.M. et al. 2015)
La segunda generación ha estado disponible desde mediados de 1980 y fue responsable de un enorme cambio en el tratamiento clínico. Con estos antibióticos se mostraron ser activos contra otros organismos con respecto de la primera generación; adicionalmente, infecciones por P. aeruginosa en niños pudieron ser tratadas oralmente con quinolonas de la segunda generación.
La tercera generación se caracterizó por ser efectivas en el tratamiento de infecciones causadas por bacterias denominadas anaerobias (aquellas que mueren en presencia de oxígeno).
Finalmente, las quinolonas de la cuarta generación se caracterizan por su alta potencia contra organismos anaerobios siendo los antibióticos de esta generación de los más empleados en el tratamiento de enfermedades del tracto respiratorio como la neumonía.
En la actualidad, la demanda por quinolonas con mayor actividad y menor resistencia en bacterias ha impulsado el desarrollo de nuevos compuestos, como el caso de nemonoxacina, que actualmente se encuentra en la fase clínica III, penúltima fase del desarrollo farmacéutico, y que ha mostrado mayor actividad a nivel de laboratorio contra Staphylococcus aureus (bacteria causante de infecciones cutáneas) que otras quinolonas como ciprofloxacina.
Sin embargo, el uso exitoso de cualquier antibiótico se ve comprometido, desde que es utilizado por primera vez, por el potencial desarrollo de resistencia por parte de las bacterias contra las que es empleado, no obstante, los antibióticos han revolucionado la medicina salvando incontables vidas, y se considera que su descubrimiento marcó el inicio de una era en la historia humana. Por lo anterior dada la importancia que tienen los antibióticos en el tratamiento de las enfermedades infecciosas es importante evitar la automedicación, así como el abuso de los mismos con el propósito de impedir la aparición de bacterias resistentes.
Para Saber más:
Organización Mundial de la Salud: OMS. http://www.who.int/es/
https://es.wikipedia.org/wiki/Quinolona
Chávez-Jacobo V.M. et al. 2015. Resistencia Bacteriana a Quinolonas: Determinantes Codificados en Plásmidos. Revista de Educación Bioquímica, 34:4-9. http://www.scielo.org.mx/pdf/reb/v34n1/1665-1995-reb-34-01-00004.pdf
Chávez-Jacobo V.M. 2015. Identificación de los genes del plásmido pUM505 implicados en la resistencia a quinolonas. Tesis de Maestría, Maestría en Ciencias en Biología Experimental, Inst. de Inv. Químico Biológicas, UMSNH.
Víctor M. Chávez Jacobo es Maestro en Ciencias en Biología Experimental y la Dra. Martha Isela Ramírez Díaz es profesora Investigadora del Instituto de Investigaciones Químico Biológicas de la Universidad Michoacana de San Nicolás de Hidalgo.